Depressionen erkennen und behandeln – praxisnah für alle Altersgruppen

Depressionen zählen zu den häufigsten psychischen Erkrankungen im Alter und werden bei Menschen mit chronischen Erkrankungen wie der chronisch obstruktiven Lungenerkrankung (COPD) besonders häufig beobachtet. Rund 40% aller COPD-Betroffenen weisen depressive Symptome auf – oft bleibt dies jedoch unerkannt und somit unbehandelt, was die Prognose und Lebensqualität erheblich verschlechtert. Studien verdeutlichen, dass nicht nur die psychische, sondern auch die körperliche Gesundheit durch eine Depression beeinflusst wird, unter anderem verschlechtert sich die Therapietreue bei gleichzeitig bestehender psychischer Erkrankung deutlich.
Das Fallbeispiel: Ein 72-jähriger Mann – Hinter den Symptomen steckt mehr als COPD
Am Beispiel eines alleinstehenden 72-jährigen Rentners wird deutlich, wie komplex die Diagnostik sein kann: Der Mann leidet seit Längerem an COPD und schiebt neue Symptome wie Antriebslosigkeit, ausgeprägte Schlafstörungen und Appetitverlust zunächst auf die Grunderkrankung. Zusätzlich berichtet er seinem Arzt von vermindertem Selbstwertgefühl und anhaltend gedrückter Stimmung am Morgen. Seine Angst, das Haus zu verlassen, nimmt zu, insbesondere aus Sorge vor Nachbarn. Bemerkenswert: Die Symptomatik entwickelte sich innerhalb von drei Wochen und blieb seither bestehen.
Die genaue Diagnosestellung: Wie erkennt man eine Depression?
Laut den internationalen Klassifikationssystemen (ICD-10) müssen für die Diagnose einer depressiven Episode über mindestens zwei Wochen bestimmte Haupt- und Nebensymptome erfüllt sein. Beim geschilderten Fall sind zwei Hauptsymptome – Antriebslosigkeit und gedrückte Stimmung – eindeutig vorhanden. Hinzu kommen Nebensymptome wie Schlafstörungen, Appetitminderung und geringes Selbstwertgefühl. Die Unterscheidung zwischen leichter, mittelschwerer und schwerer Depression erfolgt je nach Anzahl und Ausprägung der Symptome: Bei zwei Haupt- und mindestens drei Nebenkriterien spricht man beispielsweise von einer mittelschweren Depression. Begleitend werden standardisierte Fragebögen eingesetzt, etwa der PHQ-9 (Sensitivität: 60–80%, Spezifität: 90–95%) und der WHO-5-Fragebogen, der eine grundlegende Einschätzung zulässt.
Das diagnostische Interview: Der Goldstandard
Auch wenn standardisierte Tests wichtige Hinweise liefern, bleibt für Prof. Hans-Peter Volz, Professor für Psychiatrie der Universität Würzburg, das diagnostische Interview der Goldstandard bei der Diagnose von Depressionen. Die gezielte Abfrage zentraler Symptome – gedrückte Stimmung, Interessenverlust an Hobbys und sozialen Aktivitäten sowie Antriebsmangel – ist essenziell. Ergänzend werden sieben Nebensymptome, darunter Konzentrationsstörungen, Schuldgefühle, Wertlosigkeit und Suizidgedanken, erfasst. Eine strukturierte Erhebung sorgt für eine präzise Einordnung der Symptomatik.
Therapie im Pflege- und Praxisalltag: Leitlinienbasierte Behandlung
Wird eine mittelschwere Depression festgestellt, empfehlen die aktuellen S3-Leitlinien für unipolare Depressionen sowohl Psychotherapie als auch medikamentöse Behandlung als gleichwertige Optionen. Bei schweren Verläufen sollte beides kombiniert werden. Die Wartezeiten auf Therapieplätze können allerdings bis zu neun Monate betragen, sodass ärztliches Handeln bereits im Hausarztbereich gefragt ist – oft ist der initiale Einsatz eines Antidepressivums unumgänglich, um die Leidensphase zu überbrücken.
Medikamentöse Behandlung: Vielfalt und Sicherheit im Fokus
Das Spektrum der medikamentösen Therapie umfasst SSRI (z.B. Citalopram), SNRI, trizyklische Antidepressiva (TZA), MAO-Hemmer und pflanzliche Alternativen wie Johanniskraut-Extrakte. Die Auswahl erfolgt nach Wirksamkeit, Nebenwirkungsprofil und Arzneimittelsicherheit. Besonders bei älteren Menschen mit Herz-Kreislauf-Erkrankungen müssen TZA wegen der Gefahr einer QT-Zeit-Verlängerung sowie SSRI und SSNRI bei entsprechender Vorbelastung sorgfältig abgewogen werden. Auch die Gefahr von Wechselwirkungen, beispielsweise bei Engwinkelglaukom, besteht.
Die besondere Rolle von Johanniskraut: Pflanzliche Option für ältere Menschen
Die Leitlinien bewerten hochdosiertes Johanniskraut-Extrakt (z.B. Laif®900, 900 mg) als eine gleichwertige, verträgliche Alternative zu synthetischen Antidepressiva. In klinischen Studien erwies sich Johanniskraut gegenüber Citalopram als nebenwirkungsärmer – typische Nebenwirkungen klassischer Antidepressiva wie Sedierung, Gewichtszunahme oder sexuelle Dysfunktion blieben aus. Dennoch müssen Kontraindikationen bezüglich Immunsuppressiva, antiretroviralen Medikamenten und Zytostatika beachtet werden.
Hilfe für die Praxis: Die Priscus-Liste als Leitfaden für risikoarme Arzneitherapie
Zur Unterstützung bei der Auswahl geeigneter Medikamente für ältere Patient:innen wird die Priscus-Liste herangezogen, die im Jahr 2023 überarbeitet wurde und mehr als 180 Präparate aufführt, deren Gabe im Alter möglichst vermieden werden sollte. Sie ist ein wichtiges Werkzeug, um Nebenwirkungen und Interaktionen zu minimieren.
Therapieausblick: Psychotherapie, digitale Angebote und Prävention
Nicht nur medikamentöse, sondern auch psychotherapeutische Ansätze – insbesondere die kognitive Verhaltenstherapie – stehen im Zentrum der Behandlung. Digitale Gesundheitsanwendungen zum Stressmanagement werden zunehmend empfohlen und sind bereits in die Versorgung integriert. Maßnahmen wie Lungensport, Selbsthilfegruppen und Rehabilitationsprogramme helfen, depressive Symptome zu lindern und die Lebensqualität zu steigern.
Fazit: Früherkennung und individualisierte Behandlung als Schlüssel zum Therapieerfolg
Depressionen bei älteren Menschen mit chronischen Erkrankungen wie COPD sind weit verbreitet und beeinträchtigen den Erkrankungsverlauf sowie die Lebensqualität nachhaltig. Entscheidend sind die frühzeitige, strukturierte Diagnostik durch ärztliche und psychotherapeutische Fachkräfte sowie eine individuell abgestimmte Therapie nach den Leitlinien. Die intensive Zusammenarbeit zwischen Hausärzt:innen, Psychotherapeut:innen und Betroffenen ist unerlässlich, um wirksam Hilfe zu leisten und das Risiko für Komplikationen und Chronifizierung zu senken.
Quellen:
- Gastpar, M. et al. (2006): Comparative Efficacy and Safety of a Once-Daily Dosage of Hypericum Extract STW3-VI and Citalopram in Patients with Moderate Depression: A Double-Blind, Randomised, Multicentre, Placebo-Controlled Study. Pharmacopsychiatry. DOI: 10.1055/s-2006-931544
- Arbeitsgemeinschaft der Wissenschaftlichen Medizinischen Fachgesellschaften (AWMF): Nationale VersorgungsLeitlinie Unipolare Depression. 2022. https://register.awmf.org/de/leitlinien/detail/nvl-005 (abgerufen am 25.09.2025).
- Medical Tribune: Pflanzliche Therapie der unipolaren Depression – von der Grundlagenforschung zur Leitlinienempfehlung. 2024. https://www.medical-tribune.de/fortbildung/detail/event/626 (abgerufen am 21.11.2025).
- Medical Tribune: Depression – Diagnose und Therapie. 2022. https://www.medical-tribune.de/fortbildung/cme-online-fortbildungen/fortbildung/depression-diagnose-und-therapie (abgerufen am 21.11.2025).

Es beginnt mit einem winzigen blinden Fleck am Rand des Gesichtsfelds. Unbemerkt. Schmerzlos. Jahre später kann daraus ein Tunnel werden – und irgendwann Dunkelheit. Der Grüne Star, medizinisch Glaukom genannt, ist ein Meister der Tarnung. Laut der Weltgesundheitsorganisation (WHO) verlieren jedes Jahr Hunderttausende Menschen deshalb ihr Augenlicht, obwohl sich die Erkrankung mit moderner Medizin oft stoppen ließe. Doch warum wird das Glaukom so spät erkannt, und wie lässt sich die Zeitbombe entschärfen?

Prof. Dr. Jens Malte Baron erhält onkoderm-Wissenschaftspreis für 3D-Hautmodelle. Diese Laborkreationen simulieren reale Hautkrankheiten und testen Therapien.
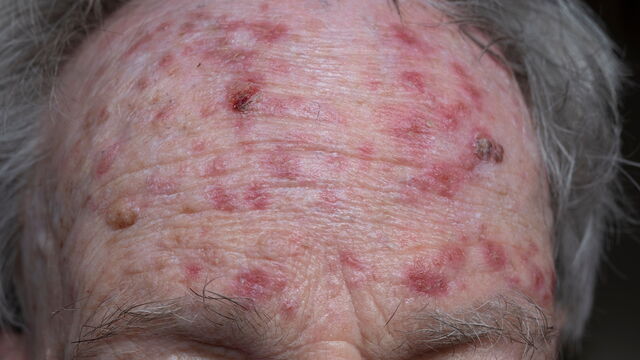
Aktinische Keratose betrifft viele und die photodynamische Tageslichttherapie wirkt, ist aber alles andere als angenehm. Jetzt bringt eine neue dermokosmetische Creme mit Panthenol, Zink, Mangan und präbiotischen Inhaltsstoffen frischen Wind in die Nachsorge! Weniger Rötung, schneller heilende Haut, zufriedene Patient:innen.

